ในยุคปัจจุบันเทคโนโลยีสารสนเทศ และปัญญาประดิษฐ์ (Artificial Intelligence: AI) กำลังเข้ามามีบทบาทสำคัญในการพลิกโฉมระบบสาธารณสุข อย่างไรก็ตาม บุคลากรทางการแพทย์ยังคงมีความจำเป็นอย่างยิ่ง และไม่สามารถถูกแทนที่ได้ทั้งหมด บทบาทของมนุษย์จะเปลี่ยนไปสู่การทำงานร่วมกับ AI มากขึ้น โดยใช้เทคโนโลยีเป็นเครื่องมือช่วยวิเคราะห์ และเพิ่มประสิทธิภาพ ดังคำกล่าวที่ว่า “AI จะไม่แทนแพทย์ แต่แพทย์ที่ใช้ AI จะได้เปรียบกว่าแพทย์ที่ไม่ใช้ AI”
“เทคโนโลยีเปลี่ยนแปลงทุกวัน เราไม่ได้ปฏิเสธ Technology แต่เราต้องอยู่กับมันแบบ Compassionate ให้ได้”
การทำ Digital Healthcare ไม่ใช่เพียงการมุ่งเน้นที่การลดการใช้กระดาษ หรือการแปลงข้อมูลให้เป็นดิจิทัลเพียงอย่างเดียว เพราะสิ่งเหล่านั้นอาจไม่ได้ช่วยให้คุณภาพดีขึ้นเสมอไป ประเด็นสำคัญคือ การมุ่งเน้นไปที่การปรับปรุงกระบวนการดูแลผู้ป่วยเพื่อให้เกิดคุณค่า คุณภาพ ความปลอดภัยและประสิทธิภาพ เป้าหมายหลักควรเป็นเรื่องของการดูแลสุขภาพมากกว่าการวิ่งตามกระแสเทคโนโลยีใหม่ ๆ
หลักการสำคัญที่สุดในการนำเทคโนโลยีมาใช้กับผู้ป่วยคือ “First, do no harm” หรือข้อพึงระวังในการไม่ทำอันตรายต่อผู้ป่วย เทคโนโลยีควรเข้ามาช่วยยกระดับการรักษา และต้องไม่สร้างผลกระทบเชิงลบ นอกจากนี้ หลักการเลือกใช้เทคโนโลยีคือ ไม่มีเทคโนโลยีที่ดีที่สุดในโลก (The best technology in the world) มีเพียงแต่เทคโนโลยีที่เหมาะสมที่สุดกับบริบทขององค์กร (The best fit in your work) การเลือกใช้จึงต้องพิจารณาจากกระบวนการทำงานและความพร้อมของแต่ละสถานพยาบาล
ความสำคัญของมนุษย์ในยุคเทคโนโลยีสารสนเทศ และปัญญาประดิษฐ์ มนุษย์ยังคงเป็นหัวใจสำคัญของระบบสาธารณสุข เนื่องจากมนุษย์มีความฉลาดทางอารมณ์ จริยธรรมทางการแพทย์ และวิจารณญาณทางคลินิกที่มีความซับซ้อนเกินกว่า AI จะทดแทนได้ การรักษาผู้ป่วยไม่ใช่วิชาฟิสิกส์หรือสมการคณิตศาสตร์ที่ตายตัว แต่มีความหลากหลายทางชีววิทยา และบริบทแวดล้อม คอมพิวเตอร์อาจเก่งเรื่องการคำนวณและตรรกะ แต่มนุษย์มีความเชี่ยวชาญด้านการจดจำรูปแบบ (Pattern recognition) ผ่านสัญชาตญาณ และประสบการณ์ ท้ายที่สุดแล้วมนุษย์คือผู้ที่ต้องรับผิดชอบสูงสุดในการตัดสินใจทางการแพทย์

ข้อจำกัดในการใช้งานเทคโนโลยีสารสนเทศ และปัญญาประดิษฐ์ในงานสุขภาพ แม้ AI จะมีความสามารถสูง แต่ก็ยังมีข้อจำกัดหลายประการ ได้แก่
- โอกาสเกิดความผิดพลาด: AI สามารถวิเคราะห์ข้อมูลผิดพลาดได้
- ข้อจำกัดด้านบริบทของข้อมูล: ข้อมูลที่แสดงในระบบอาจไม่สะท้อนบริบททั้งหมดของผู้ป่วย หากข้อมูลนำเข้าผิดพลาด ผลลัพธ์ที่ได้ก็จะผิดพลาดตาม ซึ่งเรารู้จักกันในคำว่า Garbage in, garbage out
- การขาดความเป็นมนุษย์: AI ไม่สามารถตรวจร่างกายผู้ป่วยได้จริง และไม่สามารถให้ความเห็นอกเห็นใจ (Compassion) หรือดูแลด้านจิตใจผู้ป่วยในภาวะวิกฤตได้
- ความเสี่ยงจากระบบเตือนและการพึ่งพาเทคโนโลยี: การแจ้งเตือนที่มากเกินไปอาจทำให้บุคลากรทางการแพทย์เกิดความเหนื่อยล้า และมองข้ามการเตือนที่สำคัญ (Alert fatigue) หรือในทางกลับกัน การเชื่อเทคโนโลยีมากเกินไป (Over-reliance on technology) บุคลากรทางการแพทย์ไม่กล้าตัดสินใจแย้ง AI ก็อาจก่อให้เกิดผลเสียต่อผู้ป่วยได้ ควรจำไว้ว่า ให้มองเทคโนโลยี และ AI เหมือน “ยา” หรือ “ผลแล็บ” ที่มีทั้งประโยชน์ในการรักษา แต่ก็อาจมีผลข้างเคียงและความผิดพลาดได้ การคำนึงถึงผลกระทบที่อาจจะเป็นเชิงบวก และพร้อมการประเมินความเสี่ยงอย่างเป็นระบบ
หลักคิดในการออกแบบระบบคือการเรียงลำดับความสำคัญจากคำว่า “Health IT” โดย ต้องเริ่มต้นที่โจทย์ด้านสุขภาพ (Health) เป็นอันดับแรก ตามด้วยข้อมูลที่จำเป็น (Information) และให้เทคโนโลยี (Technology) ตามมาเป็นอันดับสุดท้าย แทนที่จะตั้งคำถามว่าจะเอา AI หรือ Blockchain มาใช้ทำอะไร ควรเปลี่ยนเป็นการตั้งโจทย์จากปัญหาการดูแลผู้ป่วยหน้างาน พิจารณาว่าต้องใช้ข้อมูลใดเพื่อปรับปรุงกระบวนการ แล้วจึงค่อยมองหาเทคโนโลยีที่เหมาะสมมาตอบโจทย์นั้น
ในการนำ AI มาใช้งานที่มนุษย์มีความเกี่ยวข้อง 3 ระดับ สามารถแบ่งออกได้เป็น 3 ระดับ ซึ่งองค์กรต้องพิจารณาเลือกใช้ให้เหมาะสม ได้แก่
- Human in the loop: มนุษย์อยู่ในกระบวนการทำงาน และเป็นผู้ตัดสินใจในขั้นตอนสุดท้าย โดยมี AI เป็นเพียงผู้ช่วย ซึ่งเป็นรูปแบบที่เหมาะสมในงานด้านสุขภาพ
- Human over the loop: ระบบ AI ทำงานแบบอัตโนมัติ แต่มนุษย์เป็นผู้คอยเฝ้าระวังอยู่ห่าง ๆ และสามารถเข้าไปแทรกแซงหรือสั่งเบรกได้หากมีความผิดปกติ เหมาะกับงานคัดกรองเนื่องจากเป็นงานที่มีความเสี่ยงต่ำ
- Human out of the loop: ระบบทำงานอัตโนมัติร้อยเปอร์เซ็นต์โดยไม่มีมนุษย์เกี่ยวข้องเลย เช่น แชทบอทตอบคำถามทั่วไป รูปแบบนี้ไม่แนะนำให้ใช้กับการให้คำแนะนำการรักษาผู้ป่วย เพราะหากระบบแนะนำผิดพลาดอาจนำไปสู่อันตรายถึงชีวิตได้
“ควรมองการใช้ AI ไปที่ Value-added ว่าจะช่วยให้ดีขึ้นได้หรือไม่ จะเกิดผลลัพธ์ และผลกระทบอย่างไร”
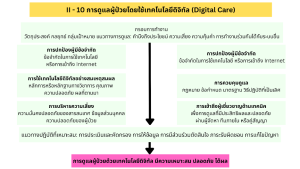
Digital Healthcare (HA Standard II-10) ในมาตรฐานโรงพยาบาลและบริการสุขภาพฉบับที่ 6 ได้ให้ความสำคัญกับระบบเทคโนโลยีสารสนเทศ โดยมีข้อกำหนดที่สำคัญคือ องค์กรต้องมั่นใจได้ว่าการนำเทคโนโลยีดิจิทัลหรือ AI มาใช้ดูแลผู้ป่วย มีความเหมาะสม ปลอดภัย และมีการวิเคราะห์คำนึงถึงประโยชน์ ความเสี่ยง และความคุ้มค่า การนำระบบมาใช้จะต้องมีการวางกลยุทธ์ที่สอดคล้องกับยุทธศาสตร์องค์กร ต้องไม่สร้างผลกระทบเชิงลบต่อผู้ป่วยที่เข้าไม่ถึงเทคโนโลยี รวมทั้งต้องเปิดโอกาสให้บุคลากรผู้ใช้งานหน้างานได้มีส่วนร่วม เพื่อความเข้าใจในข้อจำกัด และที่สำคัญต้องมีวงจร PDCA ในการติดตาม ประเมินผล และจัดการความเสี่ยงด้านความปลอดภัยของข้อมูล (PDPA/Cybersecurity) อย่างต่อเนื่อง
มาตรฐานฉบับนี้ถูกปรับปรุงขึ้น เพื่อให้สอดคล้องกับมาตรฐานสากลว่าด้วยเรื่องการดูแลผู้ป่วยโดยใช้เทคโนโลยีดิจิทัล (Digital Care) เป้าหมายสูงสุดของมาตรฐานนี้คือ องค์กรต้องทำให้มั่นใจได้ว่าการดูแลผู้ป่วยโดยใช้เทคโนโลยีดิจิทัลมีความเหมาะสม ปลอดภัย โดยคำนึงถึงผลลัพธ์ และความเสี่ยงอย่างเหมาะสม มีประเด็นข้อกำหนดที่สำคัญในการนำไปปฏิบัติจริง ดังนี้:
- การกำหนดกลยุทธ์ และประเมินความคุ้มค่า: องค์กรต้องกำหนดวัตถุประสงค์ กลยุทธ์ เป้าหมาย และแนวทางการใช้เทคโนโลยีให้สอดคล้องกับยุทธศาสตร์ของโรงพยาบาล โดยก่อนใช้งานต้องวิเคราะห์ให้ชัดเจนถึง ประโยชน์ ความเสี่ยง ความคุ้มค่า และความสามารถในการเชื่อมโยงข้อมูล ของระบบ รวมถึงต้องมีการจัดสรรทรัพยากรมาสนับสนุนอย่างเป็นระบบ
- ความเท่าเทียมในการเข้าถึงบริการ: มาตรฐานให้ความสำคัญกับผู้ป่วยที่อาจเข้าไม่ถึงเทคโนโลยี อินเทอร์เน็ต หรือมีความบกพร่องบางประการ องค์กรต้องมีกระบวนการที่มั่นใจได้ว่า การมุ่งสู่ดิจิทัลจะไม่สร้างผลกระทบเชิงลบต่อคนกลุ่มนี้ และควรเตรียมทางเลือกในการรับบริการที่เหมาะสมสำรองไว้ให้
- การมีส่วนร่วมของบุคลากรหน้างาน: การพัฒนาระบบต้องไม่คิดจากบนลงล่างเพียงอย่างเดียว แต่ต้องให้บุคลากรผู้ปฏิบัติงานจริง เข้ามามีส่วนร่วมหรือให้คำปรึกษา เพื่อให้ระบบตอบโจทย์การทำงานจริง ไม่สร้างภาระรบกวนการทำงานมากเกินไป นอกจากนี้ต้องมีการฝึกอบรมผู้ใช้งานให้เข้าใจถึงข้อจำกัดของเทคโนโลยี เพื่อป้องกันความเสี่ยงจากการเชื่อมั่นระบบ AI อย่างหลับหูหลับตา
- ธรรมาภิบาล กฎหมาย และความปลอดภัยของข้อมูล: องค์กรต้องกำกับการใช้งานเทคโนโลยีให้เป็นไปอย่างสมเหตุสมผล สอดคล้องกับข้อกฎหมาย แนวทางปฏิบัติที่ดี รวมถึงต้องมีระบบจัดการความเสี่ยงด้านความปลอดภัยทางไซเบอร์ และการคุ้มครองข้อมูลส่วนบุคคล อย่างเคร่งครัด
- การมีทีมสนับสนุนทางเทคนิค และแนวทางปฏิบัติ: ต้องจัดให้มีผู้เชี่ยวชาญ หรือทีมสนับสนุนอาจเป็นทีมไอทีของโรงพยาบาล หรือทีมงานจากบริษัทผู้ให้บริการระบบนั้น ๆ เพื่อคอยแก้ปัญหาไม่ให้ระบบติดขัดจนกระทบการรักษา กำหนดบทบาท และหน้าที่รับผิดชอบจากการใช้เทคโนโลยีโดยเฉพาะการใช้ AI นอกจากนี้ องค์กรต้องสร้างมาตรฐานการปฏิบัติงาน เช่น กำหนดข้อบ่งชี้ว่าเคสลักษณะใดจึงจะใช้ระบบ Telemedicine ได้ พร้อมทั้งระบุบทบาทความรับผิดชอบของผู้ใช้งานให้ชัดเจน
- การสื่อสารและให้ข้อมูลแก่ผู้ป่วย: ในบางกรณีที่สามารถทำได้ องค์กรควรมีการให้ข้อมูลแก่ผู้ป่วยให้รับทราบถึงข้อดี และข้อจำกัดของการใช้เทคโนโลยีในการรักษา และเปิดโอกาสให้ผู้ป่วยมีส่วนร่วมในการตัดสินใจ
- การเฝ้าระวังและการพัฒนาอย่างต่อเนื่อง: สิ่งสำคัญที่สุดเมื่อนำระบบมาใช้งานแล้ว คือองค์กรต้องมีการประเมินผลและติดตามเฝ้าระวังอย่างต่อเนื่อง ว่าระบบยังคงทำงานได้อย่างสมเหตุสมผลหรือไม่ เกิดผลกระทบที่ไม่ตั้งใจ หรือไม่ หากพบข้อบกพร่องหรือผลที่ไม่พึงประสงค์ องค์กรจะต้องนำกลับไปแก้ไข ปรับปรุง หรือพิจารณายกเลิกใช้งานตามกระบวนการ PDCA
มาตรฐาน II-10 ไม่ได้บังคับว่าทุกโรงพยาบาลจะต้องใช้ AI หรือเทคโนโลยีขั้นสูงที่เหมือนกันหมด เพราะบริบทของแต่ละองค์กรแตกต่างกัน แต่เป็นการวางกรอบ “วิธีคิดและการบริหารจัดการ” เพื่อให้แน่ใจว่า เมื่อใดก็ตามที่โรงพยาบาลตัดสินใจนำเทคโนโลยีมาใช้กับผู้ป่วย สิ่งนั้นจะต้องถูกควบคุมด้วยมาตรฐานความปลอดภัย ไม่ทิ้งใครไว้ข้างหลัง และมีมนุษย์เป็นผู้รับผิดชอบสูงสุด
II-10 การดูแลผู้ป่วยโดยใช้เทคโนโลยีดิจิทัล (Digital Care)
ในมาตรฐานโรงพยาบาล และบริการสุขภาพฉบับที่ 6
Digital Healthcare จึงไม่ใช่การแข่งขันว่ามนุษย์ หรือคอมพิวเตอร์ใครจะเก่งกว่ากัน แต่เป็นการผสานจุดแข็งของทั้งสองฝ่ายจากทฤษฎีบทพื้นฐานทั้งสอง ซึ่งชี้ให้เห็นว่า “คน + คอมพิวเตอร์ ย่อมดีกว่าคนเพียงอย่างเดียว” ตราบใดที่เราใช้งานเทคโนโลยีในฐานะเครื่องมือช่วยเสริมประสิทธิภาพ โดยไม่ละทิ้งวิจารณญาณ และความเห็นอกเห็นใจของความเป็นมนุษย์ ระบบสุขภาพก็จะสามารถพัฒนาไปข้างหน้าได้อย่างปลอดภัยและเกิดประโยชน์สูงสุดต่อผู้ป่วยอย่างแท้จริง
บรรณสรณ์ เตชะจำเริญสุข
ผู้เรียบเรียง